Editor : Redaksi
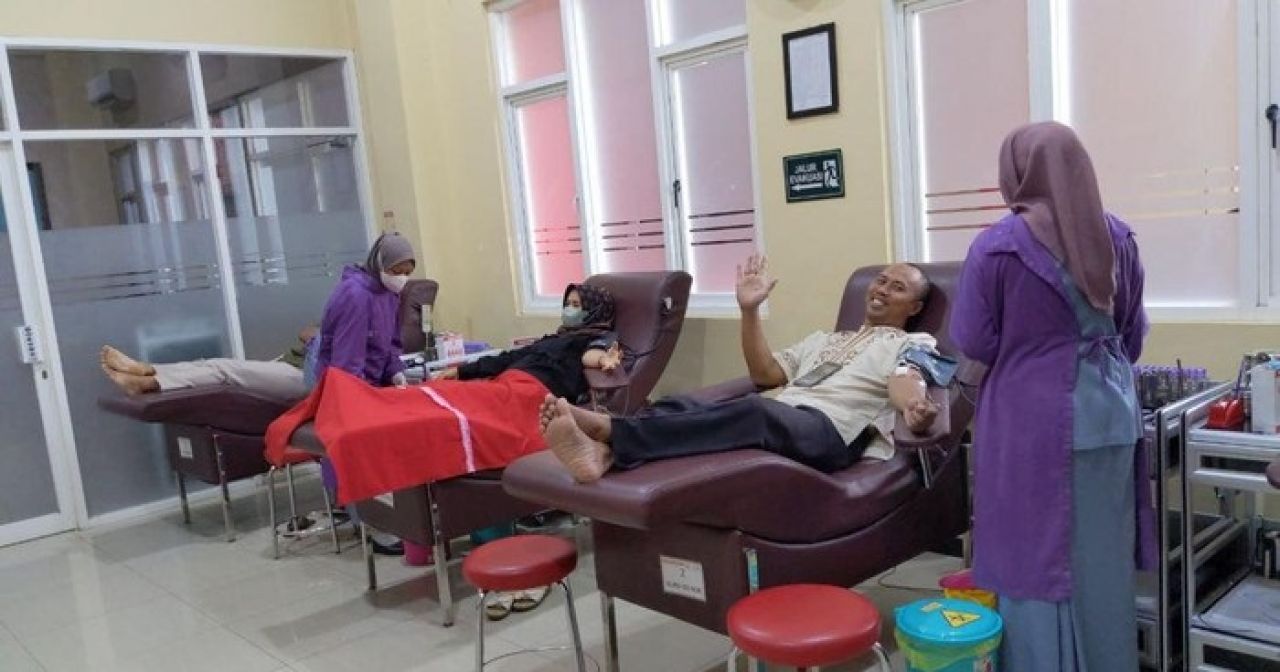
Heboh Ceramahnya Dituding Sindir Rhoma Irama, Ning Umi Laila: ‘Namung Salah Paham Mawon’ Akun Instagram Sandra Dewi Mendadak Hilang, Kejagung: Status Masih Jadi Saksi Stok PMI Mulai Menipis, Pj Ali Kuncoro Kerahkan Ratusan ASN Ikut Donor Darah Massal Sensor TPS Motor: Pengertian, Fungsi, dan Gejala Kerusakannya Tips Memilih Mukena Terbaik untuk Ibadah: Jelajahi Diskon Menarik di 4.4 Sale Blibli!